
¿Qué es el pie diabético?
¿Qué es el pie diabético?
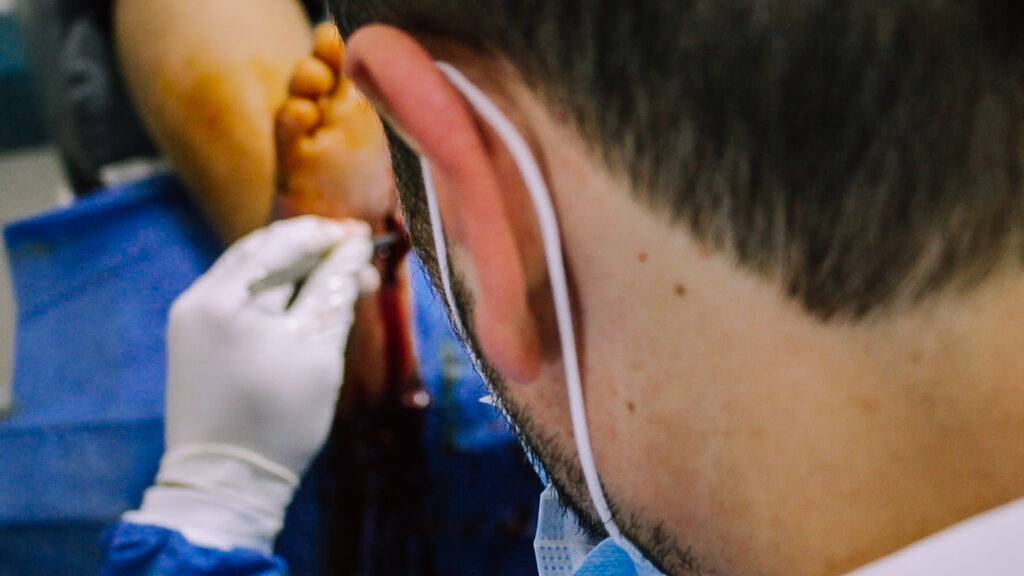
El pie diabético es una ulceración de los tejidos que forman el pie en pacientes con Diabetes Mellitus. Aparece cuando los niveles de glucosa en sangre son inadecuados y se convierte en úlcera cuando no ha sido bien tratado de forma precoz, por lo que es muy importante que se vigilen los pies de las personas con diabetes. Puede aparecer en, al menos, un 20% de las personas diabéticas.
Es una de las diferentes complicaciones que pueden tener las personas diabéticas. La neuropatía diabética, de hecho, es el primer factor de inicio de la úlcera (junto con pequeños traumatismos y deformidades del pie). Las ulceraciones del pie diabético normalmente se infectan fácilmente y esto, junto con problemas de circulación y afectación de nervios y vasos sanguíneos, aporta menor sangre a los tejidos, pudiendo conllevar gangrena. Esto puede provocar la necesitad de amputar, en casos extremos.
Pronóstico de la enfermedad
Es muy importante un diagnóstico y tratamiento precoz del pie diabético, ya que puede derivar en una peor ulceración e incluso en tener que amputar la extremidad, en caso de gangrena. Además, el diagnóstico precoz es importante porque más de la mitad de los pacientes pueden no tener síntomas. De hecho, el pie diabético puede ser considerado un marcador pronóstico de la enfermedad.
En el pronóstico del pie diabético, sea favorable o no, es esencial determinar la situación arterial de la extremidad, es decir, si el paciente ha desarrollado la angiopatía de forma concomitante y no tiene pulso en el pie, las posibilidades de curación son menores. En cambio, si se trata de una neuropatía y el pulso “pedio” es palpable, las curas locales podrán aplicarse y el pronóstico no será tan negativo.
Síntomas de pie diabético
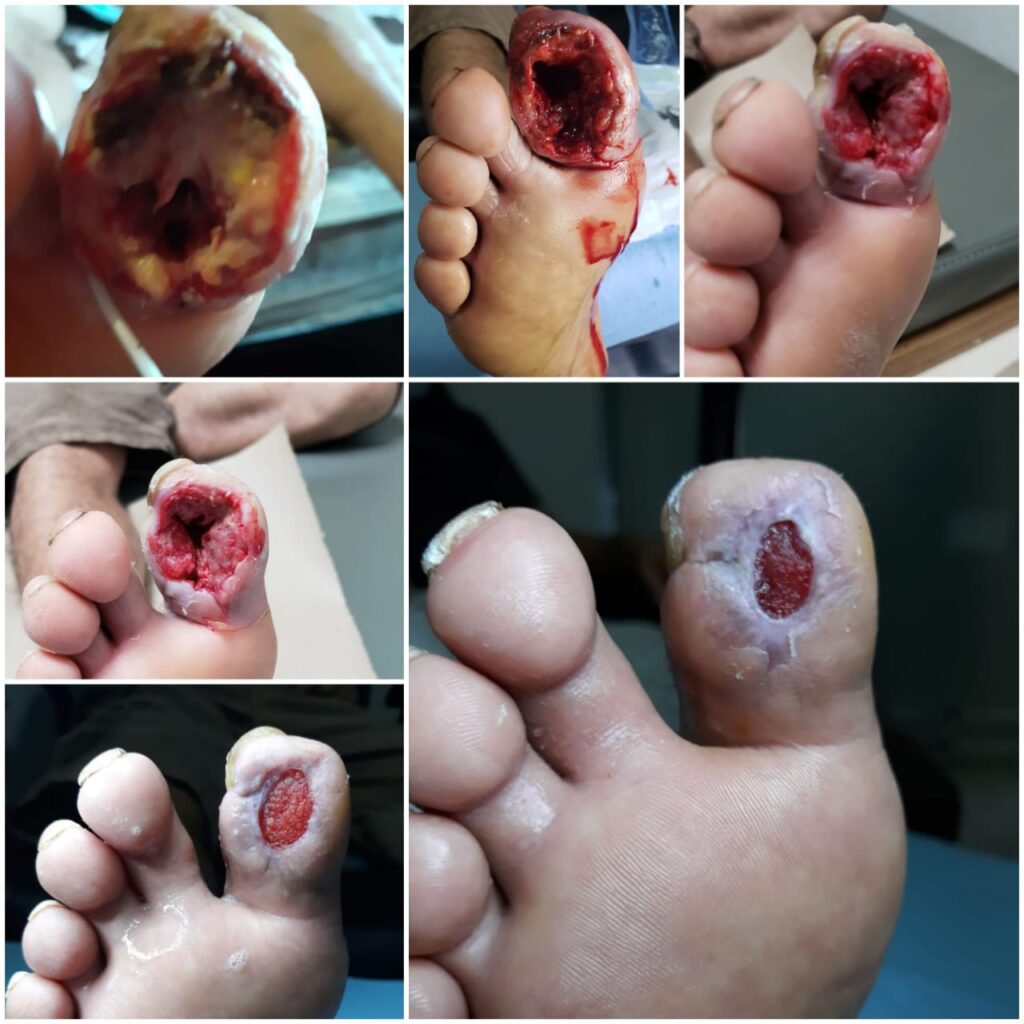
El síntoma principal del pie diabético es la aparición de heridas y úlceras en el pie, cosa que hay que controlar y cuidar especialmente. Además de esto, los síntomas habituales del pie diabético son:
- Hormigueos y calambres
- Ausencia de sensibilidad en los pies
- Conversión de las heridas en úlceras
El riesgo más importante para los pacientes diabéticos es la disminución de la sensibilidad y que haya mala circulación en el pie. Esto puede derivar en que se formen úlceras (algunas graves), lo que será la principal causa de posibles amputaciones. La mayoría de heridas son causadas porque se da una disminución de la sensibilidad en el pie, y suelen aparecer en la planta de este o en zonas cercanas al hueso (nudillos y dedos, sobre todo). Por lo tanto, si un paciente diabético ve que tiene una úlcera debe acudir de inmediato al especialista.
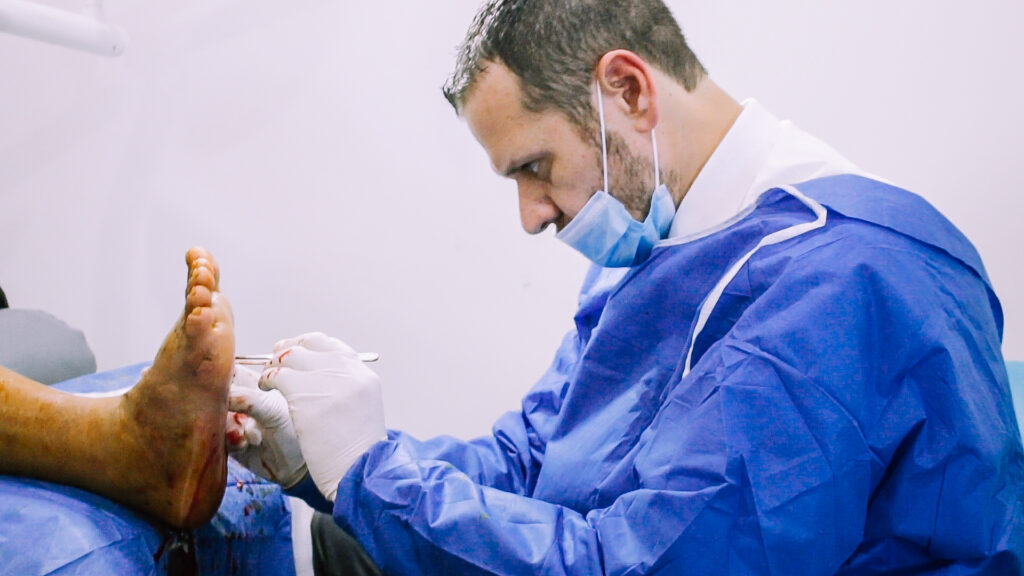
Pruebas médicas para el pie diabético
Se recomienda realizar una exploración de los pies de todo paciente diabético para detectar una polineuropatía. Esto debe hacerse una vez al año o de manera más frecuente si la persona suele sufrir frecuentemente heridas o úlceras. La exploración del pie diabético debe basarse en una serie de medidas. Así, el especialista deberá estudiar los siguientes parámetros:
- Pérdida de sensibilidad.
- Deformidades del pie.
- Hallux valgus.
- Dedos en martillo o garra.
- Aspecto y posibles alteraciones en el pie, como grietas, heridas, úlceras, piel seca, eccema o micosis.
- Aumento de la presión en la planta del pie por callosidades o eritrema.
- Enfermedad periférica vascular arterosclerótica.
- Análisis de las uñas de los pies: onicomicosis (hongos en las uñas de los pies), cómo están cortadas las uñas (debe ser en línea recta).
¿Cuáles son las causas del pie diabético?
El pie diabético aparece cuando los niveles de glucosa en sangre son inadecuados, así como otros factores que suelen darse en muchos pacientes diabéticos (hipertensión arterial, hipercolesterolemia…). Todo esto provoca daños en los vasos sanguíneos y en los nervios, que puede provocar complicaciones en las extremidades inferiores.
Hay varios factores que pueden incidir en el pie diabético. Básicamente son: la neuropatía periférica, la enfermedad vascular periférica y la inmunoopatía.
Así, la neuropatía periférica es la causa más importante del pie diabético. Afecta a los nervios sensoriales (altera la sensibilidad periférica ante estímulos dolorosos) y también los motores, atrofiando los músculos del pie (deformándolo), provocando dedos en martillo, hallux valgus o dedos en garra. También se añade aquí la neuropatía autonómica que, al provocar una disminución de la sudoración, da lugar a una piel seca, hiperqueratosis o durezas y grietas.
La enfermedad vascular periférica en personas diabéticas se manifiesta con lesiones arterioescleróticas en varias regiones arteriales. De esta forma, las arterias de las extremidades inferiores más afectadas son las tibiales y femoral profunda. Otra característica es la calcificación que se produce en la capa media arterial, que no obstruyen, pero sí producen alteraciones.
Por otra parte, la microangiopatía diabética es otro factor determinante en la isquemia del pie diabético. Sin embargo, recientes estudios han demostrado que no es obstructiva pero sí funcional, por lo que puede favorecer la infección pero no es determinante en la isquemia de la extremidad que se ve afectada.
Respecto a la inmunopatía del paciente con diabetes, se refiere a la alteración de la función leucocitaria, como consecuencia de hiperglucemia. Esto favorece la infección de las úlceras.
¿Se puede prevenir?
Es muy importante un programa de prevención para reducir los índices de amputación. Lo primero y más importante es hacer entender al paciente diabético lo que conlleva su enfermedad, la importancia del buen control de la misma y las consecuencias que puede tener si no se realizan unos cuidados correctos. No todas las personas tienen el mismo riesgo de sufrir pie diabético. Tienen más riesgo las personas con neuropatía periférica, deformidades en el pie, enfermedad vascular periférica y antecedentes de úlcera o amputaciones. También hay factores que pueden acelerar o multiplicar la posibilidad de sufrir pie diabético, tales como acumular más de 10 años de evolución de la diabetes con mal control metabólico (glucemias constantes), malos hábitos de higiene en los pies, uso de calzado inadecuado, tabaquismo, obesidad o hipertensión, entre otros.
En cualquier caso, para prevenirlo es importante un abordaje multidisciplinar, para instruir al paciente en la enfermedad y mejorar su capacidad de control.
Las medidas preventivas que debe llevar el paciente son:
- Controlar de forma rigurosa los niveles de glucosa
- No fumar
- Inspeccionar diariamente los pies
- Lavar los pies de forma periódica con agua templada
- Secar bien los pies
- No emplear productos que irriten
- Hidratar los pies, evitando el exceso de crema
- Cortar y limar las uñas en línea recta
- Cuidado de los callos, durezas y uñas gruesas por el podólogo
- No caminar descalzo
- Inspeccionar los zapatos antes de ponérselos, evitando que haya algo que pueda causar heridas
- Cambiarse diariamente los calcetines
- Evitar el calzado apretado
- No utilizar mantas eléctricas o calentadores, para evitar quemaduras
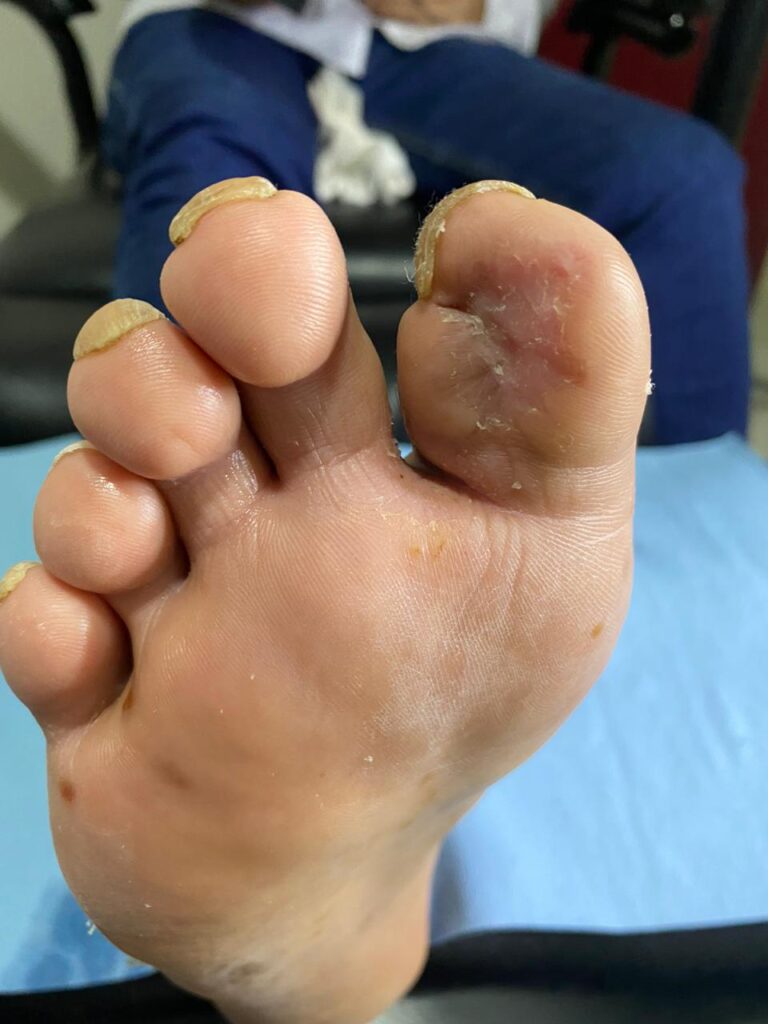
Tratamientos para el pie diabético
Lo principal en el pie diabético es la prevención. El tratamiento de las lesiones o úlceras debe orientarse en paliar la causa; en concreto, el alivio de la presión plantar, que puede conseguirse con reposo o evitando apoyar el pie.
Además de aliviar la presión, la úlcera debe limpiarse regularmente, eliminando las posibles callosidades y el tejido que pueda formarse a su alrededor, porque facilita la formación de una herida.
Si el paciente demuestra insuficiencia vascular, es el especialista en Angiología y Cirugía Vascular quien debe evaluarle, lo que será importante si la herida no se cura al cabo de 6 semanas. Para evaluar el pie deben realizarse radiografías e ir repitiéndolas si sigue la infección, para descartar o detectar una posible alteración osteomielítica.
Normalmente se recomendará tratamiento antibiótico si hay infección. Este antibiótico será de amplio espectro con cobertura aeróbica y anaerobia, ya que la úlcera puede estar llena de múltiples microorganismos, algunos de los cuales pueden ser la causa de una infección invasiva.
Solo se indica la hospitalización del paciente cuando no pueda descansar el pie de forma ambulatoria, y cuando la herida no cure o haya infección grave.